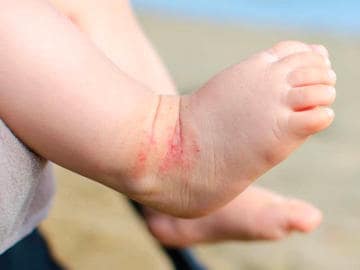
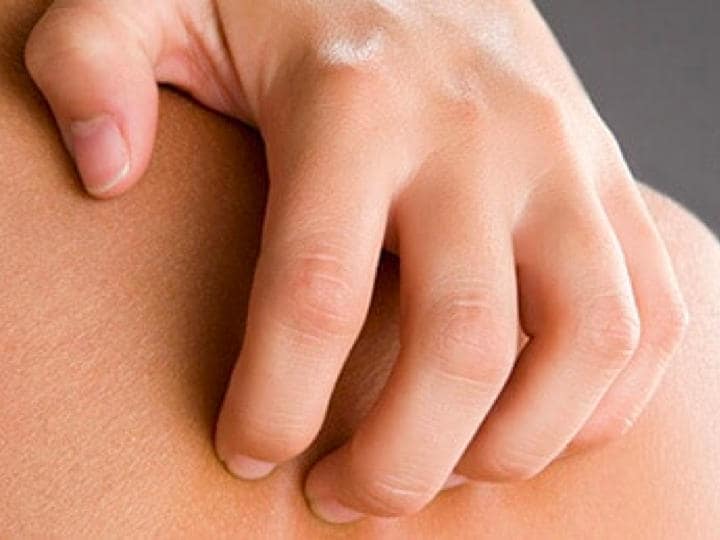
Egzema (AZS) - co to jest i jak wygląda?
Co to jest egzema?
Czerwone grudki wykwitają na skórze nagle. Mnożą się, rozlewają, pieką i swędzą. Egzema, inaczej wyprysk atopowy (atopowe zapalenie skóry), oznacza stan zapalny skóry, który rozwija się najczęściej w wyniku kontaktu z konkretnym alergenem1.
Czy atopowe zapalenie skóry to egzema?11
Atopowe zapalenie skóry (AZS), egzema czy wyprysk atopowy – to nazwy tej samej, przewlekłej i nawrotowej choroby zapalnej skóry. AZS nie jest chorobą zakaźną i nie można się nią zarazić, ale jest spowodowana przez tworzący się w skórze stan zapalny.
Osoby z atopowym zapaleniem skóry mają wrodzoną skłonność do alergii oraz nadmiernie suchej skóry, która nie stanowi wystarczającej bariery przed wnikaniem drażniących substancji ze środowiska. AZS może rozwinąć się już u kilkumiesięcznego malucha i, chociaż zazwyczaj przemija wraz z wiekiem, części chorych będzie towarzyszyć do końca życia.
W terapii AZS, oprócz stosowania przepisanych przez lekarza leków, bardzo istotną rolę odgrywa właściwa pielęgnacja skóry – odpowiednie jej oczyszczanie i nawilżanie.
Przyczyny egzemy
Przyczyny egzemy są złożone. W rozwoju schorzenia uczestniczą zarówno czynniki genetyczne (szacuje się, że średnio w 80%), jak i immunologiczne oraz środowiskowe, ale zawsze atopowemu zapaleniu skóry będzie towarzyszył defekt naskórka2,3.
Tak więc egzema rozwija się u osób z predyspozycjami genetycznymi, ale do pojawienia się symptomów konieczna jest obecność konkretnych czynników środowiskowych, np. spożycie pokarmu będącego źródłem alergenów wywołujących objawy skórne1,2,4. Dlatego tak ważna jest znajomość przyczyn wystąpienia zmian skórnych i ich unikanie.
Warto pamiętać, że karmienie piersią przez przynajmniej „3” pierwsze miesiące życia niemowlęcia obniża ryzyko rozwoju atopowego zapalenia skóry u dziecka, zwłaszcza wtedy, jeśli ktoś w rodzinie był dotknięty egzemą5.
Egzema – pierwsze objawy choroby
Diagnostyka egzemy nie zawsze jest prosta. Wczesne sygnały wskazujące na możliwość występowania egzemy to charakterystyczne zmiany skórne – grudki, rumień, pęcherzyki rozmieszczone u dzieci na policzkach, czole, skórze twarzy, a u nastolatków i dorosłych w okolicach łokci i kolan, na karku, szyi, stopach i dłoniach. Innym typowym objawem jest nasilone uczucie swędzenia skóry, który prowokuje intensywne drapanie. Zmiany widoczne na naskórku pojawiają się nawet do 24–48 godzin po kontakcie ze źródłem alergenu6,7. Zmiany te mogą się zlewać ze sobą, ale zawsze są odgraniczone od obszarów niezmienionych zapalnie. Choroba zawsze cechuje się nasiloną suchością skóry1,6.
Jeśli zaobserwujesz u siebie lub swojego dziecka, którykolwiek z wymienionych objawów, zwróć się o pomoc do internisty lub pediatry, a najlepiej lekarza specjalisty (dermatologa, alergologa)1,6. Nie należy samodzielnie łagodzić objawów lub podejmować prób ich leczenia bez konsultacji lekarskiej, ponieważ może to nasilić zmiany zapalne6. Jednocześnie pamiętaj, że zarówno na etapie leczenia, jak i profilaktyki bardzo wiele zależy od Ciebie i Twojej wiedzy na temat choroby, czynników ją wywołujących lub nasilających objawy oraz metod zapobiegania i pielęgnacji skóry w trakcie terapii zaleconej przez specjalistę2.
BIBLIOGRAFIA
1 Świerczyńska-Krępa M.: Atopowe zapalenie skóry. Medycyna Praktyczna. https://www.mp.pl/pacjent/alergie/chorobyalergiczne/choroby/59313,atopowe-zapalenie-skory.Dostęp: 2017. 10.02.
2 Nowicki R. i wsp. Atopowe zapalenie skóry – aktualne wytyczne terapeutyczne. Stanowisko ekspertów Sekcji Dermatologicznej Polskiego Towarzystwa Alergologicznego i Sekcji Alergologicznej Polskiego Towarzystwa Dermatologicznego. Lekarz POZ 2015; 1: 39-50.
3 Lyons JJ. i wsp. Atopic Dermatitis in Children: Clinical Features, Pathophysiology and Treatment. Immunology and allergy clinics of North America 2015; 35: 161–183.
4 Brucka-Stempkowska A. i wsp. Atopowe zapalenie skóry – diagnostyka różnicowa zmian chorobowych. Alergia Astma Immunologia 2009; 14: 223-229.
5 Gdalevich M. i wsp. A systematic review and meta-analysis of prospective studies. Journal of the American Academy od Dermatology 2001; 45: 520–527.
6 Janerowicz D., Alergiczny wyprysk kontaktowy u dzieci. Medycyna Praktyczna. https://pediatria.mp.pl/choroby/skora/67190,alergiczny-wyprysk-kontaktowy-u-dzieci; Dostęp: 2017.10.02.
7 Saeki H. Management of Atopic Dermatitis in Japan. Journal Of Nippon Medical School 2017; 84: 2–11.
11 Zalewska-Janowska, Błaszczyk: Choroby Skóry. Praktyka Lekarza Rodzinnego. Wydawnictwo Lekarskie PZWL, Warszawa 2009
Jak leczyć egzemę?
Na podstawie odpowiedniego postępowania diagnostycznego lekarz ustala rozpoznanie i podejmuje decyzję o najlepszej strategii terapii. Leczenie może obejmować: eliminację kontaktu z alergenem lub substancją drażniącą, aplikację leków przeciwalergicznych i/lub przeciwzapalnych (zgodnie ze wskazaniami lekarza)2. Dermatolodzy podkreślają jednak, że ważnym elementem leczenia powinna być właściwa pielęgnacja indywidualnie dobranymi dermokosmetykami o właściwościach nawilżających2,7-9. Łagodzą one nieprzyjemną suchość skóry7, a dodatkowo – dzięki odpowiedniemu składowi lipidów – pomagają w regeneracji i wzmocnieniu zniszczonej bariery naskórkowej2.
Nawilżenie skóry – egzema
Przy egzemie skóra wysycha „na wiór” i – jak mówią dermatolodzy – „nie trzyma wody”, co sprzyja jej zwiększonej suchości10. Podstawą jej ochrony – zarówno w okresach remisji, jak i zaostrzenia choroby – jest więc stosowanie specjalnych preparatów pielęgnacyjnych1,2,9. W łagodzeniu zmian skórnych polskie i amerykańskie towarzystwa alergologiczne zalecają szczególnie stosowanie preparatów o właściwościach nawilżających i regenerujących, tworzących swego rodzaju barierę ochronną dla skóry. Zapobiegając kontaktowi potencjalnego alergenu z powierzchnią naskórka, zmniejszają ryzyko pojawienia się nieprzyjemnych zmian skórnych2,9.
BIBLIOGRAFIA
1 Świerczyńska-Krępa M.: Atopowe zapalenie skóry. Medycyna Praktyczna. https://www.mp.pl/pacjent/alergie/chorobyalergiczne/choroby/59313,atopowe-zapalenie-skory. Dostęp: 2017. 10.02.
2 Nowicki R. i wsp. Atopowe zapalenie skóry – aktualne wytyczne terapeutyczne. Stanowisko ekspertów Sekcji Dermatologicznej Polskiego Towarzystwa Alergologicznego i Sekcji Alergologicznej Polskiego Towarzystwa Dermatologicznego. Lekarz POZ 2015; 1: 39-50.
7 Saeki H. Management of Atopic Dermatitis in Japan. Journal Of Nippon Medical School 2017; 84: 2–11.
8 Giam YC. i wsp. A review on the role of moisturizers for atopic dermatitis. Asia Pacific Allergy 2016; 6: 120–128.
9 Eichenfield LF. i wsp. Guidelines of care for the management of atopic dermatitis: Part 1: Diagnosis and assessment of atopic dermatitis. Journal of the American Academy of Dermatology 2014; 70: 338–351.
10 Atopowe.pl. Wykład dr Ireny Grzesiak. Wrocław, 28 października 2005. https://www.atopowe.pl/atopedia/Wyk%C5%82ad_dr_Ireny_Grzesiak/ Dostęp: 2017.10.16.
Czy można zapobiec egzemie?
Jedyną metodą zapobiegania ponownemu pojawieniu się opisywanych zmian skórnych jest unikanie kontaktu z alergenem lub innym czynnikiem wywołującym1,2, dlatego konsultacja z lekarzem i wspólne odkrycie przyczyny problemu są kluczowe dla dalszej terapii! Najczęściej zmiany skórne są wywoływane przez alergeny wziewne, pokarmowe, czynniki klimatyczne, stres, zmiany hormonalne, dym papierosowy, substancje drażniące i drobnoustroje2. W zależności od rodzaju czynnika wywołującego, strategia działań profilaktycznych będzie odmienna. W jednym przypadku zadziała dieta eliminacyjna, w drugim unikanie stosowania konkretnych detergentów, w jeszcze innym szczególna dbałość o dobór tkanin noszonych ubrań1,2,6.
BIBLIOGRAFIA
1 Świerczyńska-Krępa M.: Atopowe zapalenie skóry. Medycyna Praktyczna.
https://www.mp.pl/pacjent/alergie/chorobyalergiczne/choroby/59313,atopowe-zapalenie-skory. Dostęp: 2017. 10.02.
2 Nowicki R. i wsp. Atopowe zapalenie skóry – aktualne wytyczne terapeutyczne. Stanowisko ekspertów Sekcji Dermatologicznej Polskiego Towarzystwa Alergologicznego i Sekcji Alergologicznej Polskiego Towarzystwa Dermatologicznego. Lekarz POZ 2015; 1: 39-50.
6 Janerowicz D., Alergiczny wyprysk kontaktowy u dzieci. Medycyna Praktyczna. https://pediatria.mp.pl/choroby/skora/67190,alergiczny-wyprysk-kontaktowy-u-dzieci; Dostęp: 2017.10.02.